Visualizzazione post con etichetta Infertilità Maschile. Mostra tutti i post
Pesticidi nella frutta e verdura riducono la fertilità maschile
I ricercatori del Dipartimento di Nutrizione ed Epidemiologia della Harvard T. H Chan School of Public Health di Boston (Stati Uniti) hanno svolto uno studio su 155 uomini con problemi di fertilità per 18 mesi. Comparando la quantità e il tipo di vegetali consumati con gli esami del liquido seminale, si è visto che, chi assumeva più di una porzione e mezza al giorno di frutta e verdura con alti livelli di pesticidi, aveva il 49% di spermatozoi in meno di chi ne consumava di meno. È risultato compromessa anche la morfologia degli spermatozoi, con ridotte probabilità di concepimento.
Lo studio, quindi, accerta per la prima volta che i pesticidi presenti in frutta e verdura abbassano la fertilità maschile e che, esiste una relazione fra pesticidi e qualità del liquido seminale. Affiora anche che il danno è correlato alla quantità e al tipo di frutta e verdura consumate. Infatti il Dipartimento dell’Agricoltura Americano pubblica ogni anno le tabelle sul contenuto di pesticidi per ogni tipo di frutta e verdura.
La frutta e la verdura in realtà proteggono la fertilità maschile perché hanno alti livelli di antiossidanti: sono consigliate 5 porzioni al giorno, variando il più possibile la tipologia. I vegetali che contengono meno pesticidi sono i piselli, i fagioli, il pompelmo e la cipolla. Livelli elevati di residui sono presenti invece nei peperoni, negli spinaci, nelle fragole, nelle mele e nelle pere.
Per difendersi dai pesticidi, possiamo adottare delle precauzioni? Queste semplici, ma importanti azioni cautelative, riducono il rischio di inquinamento del corpo e, quindi, dell’apparato riproduttivo maschile:
- Variare la dieta: alternando verdura e frutta di tipo diverso si è meno esposti agli stessi pesticidi, evitando l’effetto accumulo.
- Lavare con cura sotto l’acqua corrente frutta e verdura per pulire i residui depositati in superficie.
- Lasciarle a mollo in acqua e bicarbonato.
- Sbucciare la frutta per eliminare quasi completamente tutti i residui.
giovedì 12 novembre 2015
Tag :
Infertilità Maschile
MIGLIORARE LE CARATTERISTICHE DEL LIQUIDO SEMINALE
 Le alterazioni qualitative o quantitative del liquido seminale, rappresentano solo una di altre cause che possono determinare l’infertilità maschile.
Le alterazioni qualitative o quantitative del liquido seminale, rappresentano solo una di altre cause che possono determinare l’infertilità maschile.Quest’ultima riguarda oltre il 30% delle coppie con difficoltà procreative.
Il liquido seminale può essere sottoposto a diversi trattamenti che sono propri sia della fase diagnostica che della fase di terapia ed intervento con l’utilizzo delle tecniche di Procreazione Medicalmente Assistita (PMA).
Il liquido seminale deve essere preparato per la PMA
e ciò richiede diversi trattamenti, ciascuno con un proprio obiettivo.
È innanzitutto necessario isolare il maggior numero di spermatozoi vivi, morfologicamente normali e dotati di buona motilità, eliminando gli spermatozoi non vitali e globuli bianchi.
Dopo aver ottenuto un campione di spermatozoi che possiedono le caratteristiche richieste, è possibile passare alla fase di “capacitazione” in vitro. La capacitazione è un processo che, di norma, avviene naturalmente all’interno dell’apparato genitale femminile.
Un’ ulteriore procedura di cui ci si avvale per migliorare la funzionalità del liquido seminale consiste nel separare gli spermatozoi dal plasma seminale, in quanto nello sperma umano è possibile distinguere una componente cellulare (spermatozoi, leucociti, cellule epiteliali, ecc.) ed una componente liquida chiamata “plasma seminale.”
Questo passaggio è importante poiché, dopo l’eiaculazione, il plasma seminale assume certe caratteristiche che risultano tossiche per le cellule e, quindi, anche per gli spermatozoi. Il plasma seminale contiene, inoltre, fattori che non facilitano la capacitazione e fattori la cui prolungata esposizione ha effetti avversi sulla funzionalità spermatica, sulla capacitazione in vitro e sul processo di fecondazione.
Il campione di seminale viene quindi trattato per creare le migliori condizioni al fine di ottenere il concepimento attraverso l’utilizzo delle tecniche di Fecondazione Assistita, come la “IUI“, Iniezione Intrauterina di Spermatozoi, che rappresenta un primo livello di intervento nel percorso di riproduzione assistita.
sabato 6 dicembre 2014
VARICOCELE ED INFERTILITÀ MASCHILE
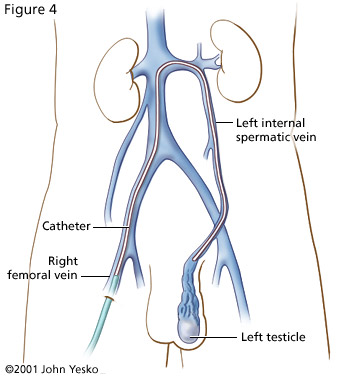
Il varicocele consiste in una dilatazione varicosa delle vene del plesso pampiniforme.
Il plesso pampiniforme è un insieme di vene che raccolgono il sangue proveniente dalle varie strutture del testicolo per poi risalire fino all’ingresso del canale inguinale, un passaggio che mette in comunicazione lo scroto (la “sacca” cutanea esterna che contiene i testicoli) e la cavità addominale.
Prima di entrare nel canale inguinale, le vene del plesso pampiniforme si accompagnano ad arterie, nervi, vasi linfatici ed al dotto deferente (che conduce gli spermatozoi alla prostata dove, unitosi al dotto della vescicola seminale, forma il dotto eiaculatore), costituendo un cordone (rivestito da strati di tessuto connettivo e muscolare) chiamato “funicolo spermatico”. Questo funicolo attraversa il canale inguinale e si porta in cavità addominale, dove le strutture che lo compongono si separano e continuano il loro decorso.
Poniamo dunque la nostra attenzione sul destino della componente venosa: dal plesso pampiniforme origina la vena testicolare, la quale sbocca, a destra, nella vena cava inferiore e, a sinistra, nella vena renale.
Questo dato anatomico è molto importante, perché ci fa capire che la maggiore frequenza della formazione di varicocele a carico del testicolo sinistro non è un fatto casuale.
Le vene sono vasi sanguigni sottoposti a regimi di pressione molto meno elevati rispetto alle arterie. Al loro interno il sangue è dunque sospinto da una pressione di bassa entità, il che comporta una certa difficoltà nel fluire verso l’alto, dovendo vincere anche la forza di gravità. La natura ha ovviato a questo problema dotando la superficie interna delle vene di “valvole”, strutture che permettono al sangue di fluire in una sola direzione, impedendo così un eventuale flusso “al contrario” (retrogrado). I lembi delle valvole sono praticamente delle estroflessioni della superficie interna della vena, ragion per cui, in caso di dilatazione varicosa, si distanziano impedendo alla valvola di chiudersi (i lembi non collabiscono). Come conseguenza di questo fatto, il sangue può fluire in senso retrogrado.
Questo fenomeno di dilatazione varicosa è maggiormente frequente a livello della vena testicolare sinistra, poiché questa si continua nella vena renale formando un angolo retto (90°), mentre lo sbocco della vena testicolare destra nella vena cava inferiore avviene formando un angolo acuto (minore di 90°).
Per capire questo concetto può essere utile immaginare questi punti di sbocco come degli incroci stradali: è certamente più facile inserirsi in una carreggiata seguendo una via di immissione graduale, piuttosto che dover affrontare un incrocio a “T”. A livello di questo incrocio a “T”, infatti, vi è una maggiore difficoltà del sangue a fluire dalla vena testicolare sinistra nella vena renale, causando così un progressivo accumulo di sangue (e conseguente dilatazione) che si ripercuote fino al testicolo, punto di partenza di questo “viaggio”.
Il varicocele è una patologia che può interessare tutti gli uomini. Una maggiore probabilità di svilupparla è stata però riscontrata in individui con particolare tendenza (anche familiare) alla formazione di vene varicose in altri distretti corporei, segno talvolta di una “debolezza” congenita della parete vascolare, ed in soggetti che presentano un ridotto tono del muscolo che avvolge il tratto iniziale della vena spermatica.
SINTOMATOLOGIA:
La sintomatologia del varicocele include dolore ad uno o entrambi i testicoli, che può accompagnarsi ad una sensazione di peso o di tensione allo scroto. Le vene dilatate sono visibili sotto la cute e palpabili, mentre il testicolo del lato interessato si presenta di dimensioni ridotte, a causa del minore afflusso di sangue. Non sempre, però, il varicocele si manifesta con una particolare sintomatologia. Nella maggior parte dei casi esso è anzi asintomatico, e il paziente ne scopre l’esistenza in età adulta, spesso quando si reca dal medico per infertilità di coppia.
VARICOCELE ED INFERTILITÀ:
Circa il 35% dei pazienti infertili è infatti portatore di varicocele palpabile, di cui il circa il 72% presenta anche parametri seminali alterati, che sono invece normali solo in circa il 28% dei casi.
Il meccanismo con cui il varicocele influisce sulla spermatogenesi (la formazione e la maturazione degli spermatozoi), e quindi sulla fertilità maschile, non è ancora del tutto chiaro ed è a tutt’oggi oggetto di discussione.
Di fatto il testicolo interessato si riduce di volume man mano che la patologia avanza, e le statistiche precedentemente citate confermano la presenza di alterazioni del liquido seminale come la riduzione del numero di spermatozoi, della loro motilità ed il riscontro di difetti morfologici.
DIAGNOSI:
Fare diagnosi di varicocele è semplice e non richiede analisi invasive: è sufficiente un attento esame obiettivo, insieme all’ecocolordoppler delle vie seminali, che in caso di patologia evidenzierà un diametro della vena spermatica maggiore di 3 mm (col paziente in posizione distesa). E’ consigliabile inoltre uno spermiogramma, che potrà presentare parametri seminali variabili dalla normalità fino a forme di oligospermia (riduzione del numero di spermatozoi), astenospermia (riduzione della percentuale di spermatozoi mobili al di sotto del 50%) o teratospermia (gli spermatozoi presentano una morfologia anomala).
TERAPIA:
Il trattamento è prevalentemente chirurgico, talvolta radiologico interventistico (in cui un catetere viene guidato radio graficamente con lo scopo di iniettare nella vena spermatica una sostanza “sclerosante”, che causa, cioè, la chiusura della vena responsabile del varicocele).
Il plesso pampiniforme è un insieme di vene che raccolgono il sangue proveniente dalle varie strutture del testicolo per poi risalire fino all’ingresso del canale inguinale, un passaggio che mette in comunicazione lo scroto (la “sacca” cutanea esterna che contiene i testicoli) e la cavità addominale.
Prima di entrare nel canale inguinale, le vene del plesso pampiniforme si accompagnano ad arterie, nervi, vasi linfatici ed al dotto deferente (che conduce gli spermatozoi alla prostata dove, unitosi al dotto della vescicola seminale, forma il dotto eiaculatore), costituendo un cordone (rivestito da strati di tessuto connettivo e muscolare) chiamato “funicolo spermatico”. Questo funicolo attraversa il canale inguinale e si porta in cavità addominale, dove le strutture che lo compongono si separano e continuano il loro decorso.
Poniamo dunque la nostra attenzione sul destino della componente venosa: dal plesso pampiniforme origina la vena testicolare, la quale sbocca, a destra, nella vena cava inferiore e, a sinistra, nella vena renale.
Questo dato anatomico è molto importante, perché ci fa capire che la maggiore frequenza della formazione di varicocele a carico del testicolo sinistro non è un fatto casuale.
Le vene sono vasi sanguigni sottoposti a regimi di pressione molto meno elevati rispetto alle arterie. Al loro interno il sangue è dunque sospinto da una pressione di bassa entità, il che comporta una certa difficoltà nel fluire verso l’alto, dovendo vincere anche la forza di gravità. La natura ha ovviato a questo problema dotando la superficie interna delle vene di “valvole”, strutture che permettono al sangue di fluire in una sola direzione, impedendo così un eventuale flusso “al contrario” (retrogrado). I lembi delle valvole sono praticamente delle estroflessioni della superficie interna della vena, ragion per cui, in caso di dilatazione varicosa, si distanziano impedendo alla valvola di chiudersi (i lembi non collabiscono). Come conseguenza di questo fatto, il sangue può fluire in senso retrogrado.
Questo fenomeno di dilatazione varicosa è maggiormente frequente a livello della vena testicolare sinistra, poiché questa si continua nella vena renale formando un angolo retto (90°), mentre lo sbocco della vena testicolare destra nella vena cava inferiore avviene formando un angolo acuto (minore di 90°).
Per capire questo concetto può essere utile immaginare questi punti di sbocco come degli incroci stradali: è certamente più facile inserirsi in una carreggiata seguendo una via di immissione graduale, piuttosto che dover affrontare un incrocio a “T”. A livello di questo incrocio a “T”, infatti, vi è una maggiore difficoltà del sangue a fluire dalla vena testicolare sinistra nella vena renale, causando così un progressivo accumulo di sangue (e conseguente dilatazione) che si ripercuote fino al testicolo, punto di partenza di questo “viaggio”.
Il varicocele è una patologia che può interessare tutti gli uomini. Una maggiore probabilità di svilupparla è stata però riscontrata in individui con particolare tendenza (anche familiare) alla formazione di vene varicose in altri distretti corporei, segno talvolta di una “debolezza” congenita della parete vascolare, ed in soggetti che presentano un ridotto tono del muscolo che avvolge il tratto iniziale della vena spermatica.
SINTOMATOLOGIA:
La sintomatologia del varicocele include dolore ad uno o entrambi i testicoli, che può accompagnarsi ad una sensazione di peso o di tensione allo scroto. Le vene dilatate sono visibili sotto la cute e palpabili, mentre il testicolo del lato interessato si presenta di dimensioni ridotte, a causa del minore afflusso di sangue. Non sempre, però, il varicocele si manifesta con una particolare sintomatologia. Nella maggior parte dei casi esso è anzi asintomatico, e il paziente ne scopre l’esistenza in età adulta, spesso quando si reca dal medico per infertilità di coppia.
VARICOCELE ED INFERTILITÀ:
Circa il 35% dei pazienti infertili è infatti portatore di varicocele palpabile, di cui il circa il 72% presenta anche parametri seminali alterati, che sono invece normali solo in circa il 28% dei casi.
Il meccanismo con cui il varicocele influisce sulla spermatogenesi (la formazione e la maturazione degli spermatozoi), e quindi sulla fertilità maschile, non è ancora del tutto chiaro ed è a tutt’oggi oggetto di discussione.
Di fatto il testicolo interessato si riduce di volume man mano che la patologia avanza, e le statistiche precedentemente citate confermano la presenza di alterazioni del liquido seminale come la riduzione del numero di spermatozoi, della loro motilità ed il riscontro di difetti morfologici.
DIAGNOSI:
Fare diagnosi di varicocele è semplice e non richiede analisi invasive: è sufficiente un attento esame obiettivo, insieme all’ecocolordoppler delle vie seminali, che in caso di patologia evidenzierà un diametro della vena spermatica maggiore di 3 mm (col paziente in posizione distesa). E’ consigliabile inoltre uno spermiogramma, che potrà presentare parametri seminali variabili dalla normalità fino a forme di oligospermia (riduzione del numero di spermatozoi), astenospermia (riduzione della percentuale di spermatozoi mobili al di sotto del 50%) o teratospermia (gli spermatozoi presentano una morfologia anomala).
TERAPIA:
Il trattamento è prevalentemente chirurgico, talvolta radiologico interventistico (in cui un catetere viene guidato radio graficamente con lo scopo di iniettare nella vena spermatica una sostanza “sclerosante”, che causa, cioè, la chiusura della vena responsabile del varicocele).
mercoledì 12 novembre 2014