Visualizzazione post con etichetta Cause infertilità. Mostra tutti i post
Ftalati ed infertilità maschile
I ricercatori dell'Università svedese di Lund hanno recentemente pubblicato, sulla rivista dedicata a Scienze Ambientali e rischi per la salute "Environment International", uno studio che mira a dimostrare l'esistenza di una relazione tra le sostanze chiamate "ftalati" e la fertilità maschile.
Gli ftalati sono sostanze presenti all'interno dei materiali plastici e, lo scopo della loro aggiunta al polimero della plastica è quello di aumentare la flessibilità e la modellabilità dei prodotti, anche a basse temperature. Il loro costo è molto ridotto, cosa che ha contribuito alla diffusione del loro impiego in ambito industriale.
Diversi e di svariato genere sono i prodotti che contengono ftalati, tra i quali: giocattoli per bambini, vestiario, prodotti di cancelleria, smalto per le unghie, adesivi, contenitori per cibi e bevande, profumi e tanti altri. Essendo presenti praticamente ovunque intorno a noi, siamo quotidianamente esposti a queste sostanze e le assorbiamo attraverso l'alimentazione, il contatto con la pelle o per inalazione, mentre la loro eliminazione dall'organismo avviene tramite le urine.
Lo studio svedese ha coinvolto circa 300 giovani uomini, di età compresa tra i 18 ed i 30 anni, dai quali sono stati prelevati ed analizzati campioni di sangue, urine e liquido seminale. Nel sangue, sono stati valutati i livelli degli ormoni riproduttivi, mentre, nelle urine si è misurata la concentrazione dei metaboliti degli ftalati, specialmente il "diethylhexyl phthalate" (DEHP). Per quanto riguarda l'analisi del liquido seminale, sono stati presi in considerazione numerosi parametri, tra cui la percentuale di spermatozoi progressivi e la frazione di cellule con DNA ad elevata colorabilità ("HDS", un marker di immaturità dello spermatozoo).
Dall'associazione dei livelli urinari di metaboliti degli ftalati con gli ormoni riproduttivi circolanti ed i parametri seminali, è risultato che l'aumentare della concentrazione urinaria di DEHP è associato ad una riduzione sia della motilità degli spermatozoi che della loro maturazione, con la conseguente riduzione della loro capacità fecondante.
Gli ftalati rientrano già nella lista di quelle sostanze il cui impiego è da moderare con cautela a causa della loro tossicità, con l'Europa che di recente ha imposto la necessità di una specifica autorizzazione per utilizzare questo genere di sostanze nella fabbricazione di beni nell'Unione Europea. Il valore della concentrazione massima consentita di DEHP è, per alcuni prodotti, pari allo 0,1% in peso per materiale omogeneo.
Nonostante si stia lavorando per migliorare sempre più le normative che regolamentano l'utilizzo degli ftalati, restano le problematiche correlate all'importazione di prodotti fabbricati in Paesi in cui le leggi sono, evidentemente, molto più permissive circa le concentrazioni di queste sostanze all'interno dei materiali plastici.
mercoledì 28 ottobre 2015
Nuovi Incubatori MINC
Due nuovi incubatori MINC
sono operativi nel centro di Fecondazione Assistita Genesis
Day Surgery di Caserta; strumenti di
precisione a gas umidificato gestito da microprocessore specifico
per la coltura cellulare, che
consentiranno maggiori prestazioni al centro
P.M.A. del Dott. Raffaele Ferraro, facendogli ottenere percentuali di
gravidanza molto elevate, già di per sé più che soddisfacenti per
la struttura stessa e per le sue pazienti.
Il MINC è progettato per
mantenere con precisione
la temperatura ad un valore specificato dall'embriologo in un
intervallo compreso tra 35 e 40 °C e, il flusso di gas ad una
velocità intervallata tra 15 e 25 ml/min.
IL MINC utilizza gas
premiscelato (6% CO2, 5% O2, rest N2) per
mantenere condizioni di coltura ottimali all'interno delle camere di
incubazione.
Tutti i componenti che
vengono a contatto con il flusso di gas, compresi i tubi del gas
esterni ed interni, sono testati rigorosamente
da tecnici altamente specializzati per garantire un ambiente privo di
tossine.
Il MINC può accogliere
piastre di coltura NUNC a 4 pozzetti o piastre di coltura FALCON
circolari, in due camere separate. E' previsto un controllo
della temperatura individuale per ciascuna
camera, mentre il controllo del flusso di gas è singolo ed applicato
ad entrambe le camere.
Gli elementi riscaldanti
sotto ciascuna piastra di coltura sono a contatto diretto con la
superficie del fondo della piastra. Ogni volta che il coperchio della
camera viene aperto e richiuso, si verifica una rapida
purificazione con miscela gassosa, la quale
ristabilisce l'ambiente ottimale in tempi
brevissimi.
Il MINC potenzia la
sicurezza tramite monitoraggio continuo
delle funzioni critiche. Le deviazioni del funzionamento normale,
vengono rilevate immediatamente e l'embriologo riceve un avviso in
merito al difetto riscontrato. Il dispositivo può essere collegato
ad un sistema di allarme
in remoto esterno, il quale in orari non lavorativi, segnali al
personale la presenza di problemi che il dispositivo non è in grado
di correggere automaticamente entro un tempo prestabilito.
Il software
di registrazione per il K-MINC-1000 è un
programma informatico usato per registrare in modo continuo lo stato
e il comportamento operativo di un massimo di 10 dispositivi MINC.
VARICOCELE ED INFERTILITÀ MASCHILE
Il varicocele consiste in una dilatazione varicosa delle vene del plesso pampiniforme.
Il plesso pampiniforme è un insieme di vene che raccolgono il sangue proveniente dalle varie strutture del testicolo per poi risalire fino all’ingresso del canale inguinale, un passaggio che mette in comunicazione lo scroto (la “sacca” cutanea esterna che contiene i testicoli) e la cavità addominale.
Prima di entrare nel canale inguinale, le vene del plesso pampiniforme si accompagnano ad arterie, nervi, vasi linfatici ed al dotto deferente (che conduce gli spermatozoi alla prostata dove, unitosi al dotto della vescicola seminale, forma il dotto eiaculatore), costituendo un cordone (rivestito da strati di tessuto connettivo e muscolare) chiamato “funicolo spermatico”. Questo funicolo attraversa il canale inguinale e si porta in cavità addominale, dove le strutture che lo compongono si separano e continuano il loro decorso.
Poniamo dunque la nostra attenzione sul destino della componente venosa: dal plesso pampiniforme origina la vena testicolare, la quale sbocca, a destra, nella vena cava inferiore e, a sinistra, nella vena renale.
Questo dato anatomico è molto importante, perché ci fa capire che la maggiore frequenza della formazione di varicocele a carico del testicolo sinistro non è un fatto casuale.
Le vene sono vasi sanguigni sottoposti a regimi di pressione molto meno elevati rispetto alle arterie. Al loro interno il sangue è dunque sospinto da una pressione di bassa entità, il che comporta una certa difficoltà nel fluire verso l’alto, dovendo vincere anche la forza di gravità. La natura ha ovviato a questo problema dotando la superficie interna delle vene di “valvole”, strutture che permettono al sangue di fluire in una sola direzione, impedendo così un eventuale flusso “al contrario” (retrogrado). I lembi delle valvole sono praticamente delle estroflessioni della superficie interna della vena, ragion per cui, in caso di dilatazione varicosa, si distanziano impedendo alla valvola di chiudersi (i lembi non collabiscono). Come conseguenza di questo fatto, il sangue può fluire in senso retrogrado.
Questo fenomeno di dilatazione varicosa è maggiormente frequente a livello della vena testicolare sinistra, poiché questa si continua nella vena renale formando un angolo retto (90°), mentre lo sbocco della vena testicolare destra nella vena cava inferiore avviene formando un angolo acuto (minore di 90°).
Per capire questo concetto può essere utile immaginare questi punti di sbocco come degli incroci stradali: è certamente più facile inserirsi in una carreggiata seguendo una via di immissione graduale, piuttosto che dover affrontare un incrocio a “T”. A livello di questo incrocio a “T”, infatti, vi è una maggiore difficoltà del sangue a fluire dalla vena testicolare sinistra nella vena renale, causando così un progressivo accumulo di sangue (e conseguente dilatazione) che si ripercuote fino al testicolo, punto di partenza di questo “viaggio”.
Il varicocele è una patologia che può interessare tutti gli uomini. Una maggiore probabilità di svilupparla è stata però riscontrata in individui con particolare tendenza (anche familiare) alla formazione di vene varicose in altri distretti corporei, segno talvolta di una “debolezza” congenita della parete vascolare, ed in soggetti che presentano un ridotto tono del muscolo che avvolge il tratto iniziale della vena spermatica.
SINTOMATOLOGIA:
La sintomatologia del varicocele include dolore ad uno o entrambi i testicoli, che può accompagnarsi ad una sensazione di peso o di tensione allo scroto. Le vene dilatate sono visibili sotto la cute e palpabili, mentre il testicolo del lato interessato si presenta di dimensioni ridotte, a causa del minore afflusso di sangue. Non sempre, però, il varicocele si manifesta con una particolare sintomatologia. Nella maggior parte dei casi esso è anzi asintomatico, e il paziente ne scopre l’esistenza in età adulta, spesso quando si reca dal medico per infertilità di coppia.
VARICOCELE ED INFERTILITÀ:
Circa il 35% dei pazienti infertili è infatti portatore di varicocele palpabile, di cui il circa il 72% presenta anche parametri seminali alterati, che sono invece normali solo in circa il 28% dei casi.
Il meccanismo con cui il varicocele influisce sulla spermatogenesi (la formazione e la maturazione degli spermatozoi), e quindi sulla fertilità maschile, non è ancora del tutto chiaro ed è a tutt’oggi oggetto di discussione.
Di fatto il testicolo interessato si riduce di volume man mano che la patologia avanza, e le statistiche precedentemente citate confermano la presenza di alterazioni del liquido seminale come la riduzione del numero di spermatozoi, della loro motilità ed il riscontro di difetti morfologici.
DIAGNOSI:
Fare diagnosi di varicocele è semplice e non richiede analisi invasive: è sufficiente un attento esame obiettivo, insieme all’ecocolordoppler delle vie seminali, che in caso di patologia evidenzierà un diametro della vena spermatica maggiore di 3 mm (col paziente in posizione distesa). E’ consigliabile inoltre uno spermiogramma, che potrà presentare parametri seminali variabili dalla normalità fino a forme di oligospermia (riduzione del numero di spermatozoi), astenospermia (riduzione della percentuale di spermatozoi mobili al di sotto del 50%) o teratospermia (gli spermatozoi presentano una morfologia anomala).
TERAPIA:
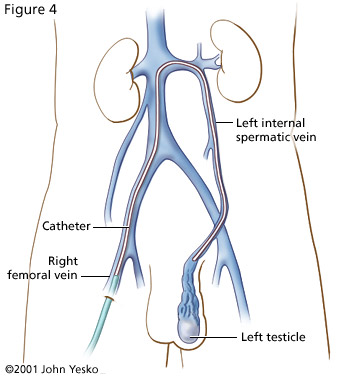
Il trattamento è prevalentemente chirurgico, talvolta radiologico interventistico (in cui un catetere viene guidato radio graficamente con lo scopo di iniettare nella vena spermatica una sostanza “sclerosante”, che causa, cioè, la chiusura della vena responsabile del varicocele).
Il plesso pampiniforme è un insieme di vene che raccolgono il sangue proveniente dalle varie strutture del testicolo per poi risalire fino all’ingresso del canale inguinale, un passaggio che mette in comunicazione lo scroto (la “sacca” cutanea esterna che contiene i testicoli) e la cavità addominale.
Prima di entrare nel canale inguinale, le vene del plesso pampiniforme si accompagnano ad arterie, nervi, vasi linfatici ed al dotto deferente (che conduce gli spermatozoi alla prostata dove, unitosi al dotto della vescicola seminale, forma il dotto eiaculatore), costituendo un cordone (rivestito da strati di tessuto connettivo e muscolare) chiamato “funicolo spermatico”. Questo funicolo attraversa il canale inguinale e si porta in cavità addominale, dove le strutture che lo compongono si separano e continuano il loro decorso.
Poniamo dunque la nostra attenzione sul destino della componente venosa: dal plesso pampiniforme origina la vena testicolare, la quale sbocca, a destra, nella vena cava inferiore e, a sinistra, nella vena renale.
Questo dato anatomico è molto importante, perché ci fa capire che la maggiore frequenza della formazione di varicocele a carico del testicolo sinistro non è un fatto casuale.
Le vene sono vasi sanguigni sottoposti a regimi di pressione molto meno elevati rispetto alle arterie. Al loro interno il sangue è dunque sospinto da una pressione di bassa entità, il che comporta una certa difficoltà nel fluire verso l’alto, dovendo vincere anche la forza di gravità. La natura ha ovviato a questo problema dotando la superficie interna delle vene di “valvole”, strutture che permettono al sangue di fluire in una sola direzione, impedendo così un eventuale flusso “al contrario” (retrogrado). I lembi delle valvole sono praticamente delle estroflessioni della superficie interna della vena, ragion per cui, in caso di dilatazione varicosa, si distanziano impedendo alla valvola di chiudersi (i lembi non collabiscono). Come conseguenza di questo fatto, il sangue può fluire in senso retrogrado.
Questo fenomeno di dilatazione varicosa è maggiormente frequente a livello della vena testicolare sinistra, poiché questa si continua nella vena renale formando un angolo retto (90°), mentre lo sbocco della vena testicolare destra nella vena cava inferiore avviene formando un angolo acuto (minore di 90°).
Per capire questo concetto può essere utile immaginare questi punti di sbocco come degli incroci stradali: è certamente più facile inserirsi in una carreggiata seguendo una via di immissione graduale, piuttosto che dover affrontare un incrocio a “T”. A livello di questo incrocio a “T”, infatti, vi è una maggiore difficoltà del sangue a fluire dalla vena testicolare sinistra nella vena renale, causando così un progressivo accumulo di sangue (e conseguente dilatazione) che si ripercuote fino al testicolo, punto di partenza di questo “viaggio”.
Il varicocele è una patologia che può interessare tutti gli uomini. Una maggiore probabilità di svilupparla è stata però riscontrata in individui con particolare tendenza (anche familiare) alla formazione di vene varicose in altri distretti corporei, segno talvolta di una “debolezza” congenita della parete vascolare, ed in soggetti che presentano un ridotto tono del muscolo che avvolge il tratto iniziale della vena spermatica.
SINTOMATOLOGIA:
La sintomatologia del varicocele include dolore ad uno o entrambi i testicoli, che può accompagnarsi ad una sensazione di peso o di tensione allo scroto. Le vene dilatate sono visibili sotto la cute e palpabili, mentre il testicolo del lato interessato si presenta di dimensioni ridotte, a causa del minore afflusso di sangue. Non sempre, però, il varicocele si manifesta con una particolare sintomatologia. Nella maggior parte dei casi esso è anzi asintomatico, e il paziente ne scopre l’esistenza in età adulta, spesso quando si reca dal medico per infertilità di coppia.
VARICOCELE ED INFERTILITÀ:
Circa il 35% dei pazienti infertili è infatti portatore di varicocele palpabile, di cui il circa il 72% presenta anche parametri seminali alterati, che sono invece normali solo in circa il 28% dei casi.
Il meccanismo con cui il varicocele influisce sulla spermatogenesi (la formazione e la maturazione degli spermatozoi), e quindi sulla fertilità maschile, non è ancora del tutto chiaro ed è a tutt’oggi oggetto di discussione.
Di fatto il testicolo interessato si riduce di volume man mano che la patologia avanza, e le statistiche precedentemente citate confermano la presenza di alterazioni del liquido seminale come la riduzione del numero di spermatozoi, della loro motilità ed il riscontro di difetti morfologici.
DIAGNOSI:
Fare diagnosi di varicocele è semplice e non richiede analisi invasive: è sufficiente un attento esame obiettivo, insieme all’ecocolordoppler delle vie seminali, che in caso di patologia evidenzierà un diametro della vena spermatica maggiore di 3 mm (col paziente in posizione distesa). E’ consigliabile inoltre uno spermiogramma, che potrà presentare parametri seminali variabili dalla normalità fino a forme di oligospermia (riduzione del numero di spermatozoi), astenospermia (riduzione della percentuale di spermatozoi mobili al di sotto del 50%) o teratospermia (gli spermatozoi presentano una morfologia anomala).
TERAPIA:
Il trattamento è prevalentemente chirurgico, talvolta radiologico interventistico (in cui un catetere viene guidato radio graficamente con lo scopo di iniettare nella vena spermatica una sostanza “sclerosante”, che causa, cioè, la chiusura della vena responsabile del varicocele).
mercoledì 12 novembre 2014
INFERTILITÀ DI COPPIA E MALATTIE SESSUALMENTE TRASMESSE
 Le malattie sessualmente trasmesse sono infezioni causate da una moltitudine di agenti patogeni, prevalentemente di natura batterica, micotica, virale o protozoaria.
Le malattie sessualmente trasmesse sono infezioni causate da una moltitudine di agenti patogeni, prevalentemente di natura batterica, micotica, virale o protozoaria.L’infezione da parte di questi può potenzialm
E’ evidente, quindi, che anche un patogeno solitamente presente a livello dell’apparato urinario possa venire a contatto con le vie genitali. Durante i rapporti sessuali la possibilità che ciò accada è maggiore.
ente influire sulla fertilità della coppia, dal momento che l’azione patogena si svolge prevalentemente a livello degli apparati urinario e genitale, apparati che sono messi in comunicazione con l’ambiente esterno tramite vie che sono estremamente ravvicinate nella donna (il meato uretrale e l’orifizio vaginale distano l’una dall’altra non più di due cm), mentre nell’uomo addirittura coincidono (il dotto eiaculatore ed il tratto terminale dell’uretra sono unica struttura).
IN CHE MODO UN'INFEZIONE PUÒ CAUSARE UNA CONDIZIONE DI INFERTILITÀ FEMMINILE?
Nelle donne, l’infezione può causare lesioni a carico delle vagina (vaginite), della cervice uterina (cervicite), dell’endometrio (endometrite),del miometrio (metrite) e delle tube (salpingite/annessite). Il danno tubarico, in particolare, è la base di molti casi di infertilità femminile.
Alcuni agenti patogeni, agendo a livello delle tube, causano danni tubarici innescando tutta una serie di meccanismi difensivi da parte dell’organismo mirati all’eradicazione dell’infezione ed alla successiva riparazione del tessuto tubarico danneggiato. Tale processo ripartivo può, talvolta, esitare in cicatrizzazione fibrosa con conseguente ostruzione della cavità (lume) tubarica, di grado variabile tra lieve e severa, la quale è purtroppo un fenomeno irreversibile.
Maggiore è il grado di ostruzione, maggiore sarà la difficoltà incontrata dagli spermatozoi a raggiungere, e quindi fecondare, la cellula uovo. La riduzione della funzionalità culmina con l’occlusione tubarica.
I più comuni e conosciuti germi coinvolti nella patologia uro-genitale sono senza dubbio la Clamidya (che nella donna è spesso causa di infezione cronica dell’utero o danni alle tube talvolta irreversibili), Mycoplasma ed Ureplasma (che possono causare un aumento della infertilità o sterilità per il danno infiammatorio utero annessiale e pelvico; da non sottovalutare inoltre l’aumento delle gravidanze extrauterine legate a tali fenomeni infiammatori), Trichomonas (cervicite, vaginite e, in assenza di adeguato trattamento, aumenta la possibilità di sviluppare malattia infiammatoria pelvica), HPV (principale agente responsabile del carcicoma della cervice uterina) ed infine germi comuni (Streptococco, Stafilococco, Escherichia Coli ed altri enterococchi).
Gli stessi microrganismi possono causare patologie genito-urinarie nell’uomo con danno alla capacità riproduttiva maschile.
Per ulteriori informazioni sull'argomento visitate la pagina professionale Raffaele Ferraro Ginecologo, che offre un intero album dedicato alle Malattie Sessualmente Trasmissibili che possono essere causa di infertilità. Ecco il link:
ALBUM MALATTIE SESSUALMENTE TRASMISSIBILI.
STERILITÀ ED INFERTILITÀ: DIFFERENZE E CAUSE PIÙ COMUNI
I concetti di sterilità ed infertilità sono diversi, e non vanno confusi. Per coppia sterile si intende una coppia che non riesce ad ottenere un concepimento dopo 12-24 mesi di rapporti sessuali non protetti. Si definisce infertile, invece, la coppia che, nonostante sia capace di concepire, non riesce a portare a termine la gravidanza o comunque i bambini nati non riescono poi a sopravvivere.
Comprendere la differenza tra questi due termini è di fondamentale importanza, poiché le scelte terapeutiche variano molto a seconda che si tratti di infertilità o sterilità.
Non sempre la condizione di sterilità interessa le coppie fin dal primo tentativo di concepimento: è possibile che una coppia non sia mai stata in grado di concepire (sterilità primaria), oppure ci sono coppie che, pur avendo già figli, non riescono a concepirne altri (sterilità secondaria). Non va poi tralasciata la cosiddetta “sterilità idiopatica” o “inspiegata”, che non vede identificata una causa organica, fisica, ma che probabilmente è legata ad una componente psicologica.
CAUSE PIÙ COMUNI DI INFERTILITÀ E STERILITÀ DI COPPIA:
Sterilità ed infertilità riguardano circa il 15% delle coppie, rappresentando, quindi, un problema abbastanza comune e diffuso. Le cause dell’infertilità e sterilità di coppia sono estremamente varie e vedono coinvolti, più di quanto si pensi, anche fattori di tipo sociale, come per esempio, la ricerca del primo figlio in età sempre più tardiva. Il periodo di massima fertilità è per la donna intorno ai 25 anni di età, per poi andare incontro ad una forte riduzione dai 35 anni in poi.
Anche lo stile di vita ha la sua importanza: problemi di peso, intesi sia come obesità che eccessiva magrezza, sono la causa del 6% della sterilità primaria e del 12% di quella totale e, nella stragrande maggioranza dei casi (70%), il semplice ritorno al proprio peso-forma permette di ristabilire la fertilità.
Il fumo di sigaretta, poi, è la causa di circa il 13% dell’infertilità femminile, poiché le sostanze contenute nel fumo non solo interferiscono con la maturazione degli ovociti, ma riducono anche la probabilità di successo delle tecniche di fecondazione assistita. Tale condizione è per fortuna reversibile, per cui smettere di fumare permette di recuperare la condizione di fertilità se non vi sono altre cause concomitanti. Oltre al fumo, anche l’inquinamento ed il consumo di alcol e droghe influiscono negativamente sulla fertilità.
- Nella donna, le maggiori cause di sterilità sono rappresentate da disturbi ovulatori, come l’anovulazione cronica o l’ovulazione irregolare; da alterazioni anatomiche, come tumori benigni dell’utero (miomi), anomalie o lesioni del collo dell’utero e delle tube di Falloppio (che possono essere causate da agenti infettivi); dall’endometriosi, patologia che vede l’endometrio (il tessuto che riveste internamente la cavità uterina) crescere ed espandersi al di fuori dell’utero (ad esempio nelle strutture addominali) ed infine da fattori immunologici, spesso rappresentati dalla presenza, nel muco cervicale e talvolta nel siero, di anticorpi anti-liquido seminale.
Nell’ultimo decennio grazie al perfezionamento delle tecniche di biologia molecolare è stato possibile evidenziare più agevolmente le anomalie dei fattori genetici della coagulazione (trombofilie). Queste anomalie facilmente generano una poliabortività e la nascita di bambini sottopeso per scarso apporto ematico-placentare.
- L’uomo anche se viene definito fertile dopo che ha fecondato, da un punto di vista di laboratorio, viene ritenuto con indice di fertilità normale quando il seminale contiene una quantità compresa tra i 25 ml ed un numero di spermatozoi superiore ai 15 milioni di ml. In merito alla motilità generale deve essere superiore al 50 ( WHO 2010). Cause di sterilità maschile sono quindi alterazioni (quantitative o qualitative) dello sperma, indotte ad esempio da infezioni, disturbi immunologici,
endocrini e da ostruzione delle vie spermatiche, anch’essa potenzialmente causata da agenti infettivi o infiammazione. L’anomalia può talvolta interessare anche il momento della deposizione del liquido seminale nell’apparato genitale femminile, come accade ad esempio nei soggetti affetti da ipospadia, impotenza coeundi (difficoltà nel compiere il coito), ma anche nei casi di eiaculazione precoce o retrograda.
Ulteriori approfondimenti verranno trattati successivamente.
Dr. Raffaele Ferraro
Comprendere la differenza tra questi due termini è di fondamentale importanza, poiché le scelte terapeutiche variano molto a seconda che si tratti di infertilità o sterilità.
Non sempre la condizione di sterilità interessa le coppie fin dal primo tentativo di concepimento: è possibile che una coppia non sia mai stata in grado di concepire (sterilità primaria), oppure ci sono coppie che, pur avendo già figli, non riescono a concepirne altri (sterilità secondaria). Non va poi tralasciata la cosiddetta “sterilità idiopatica” o “inspiegata”, che non vede identificata una causa organica, fisica, ma che probabilmente è legata ad una componente psicologica.
CAUSE PIÙ COMUNI DI INFERTILITÀ E STERILITÀ DI COPPIA:
Sterilità ed infertilità riguardano circa il 15% delle coppie, rappresentando, quindi, un problema abbastanza comune e diffuso. Le cause dell’infertilità e sterilità di coppia sono estremamente varie e vedono coinvolti, più di quanto si pensi, anche fattori di tipo sociale, come per esempio, la ricerca del primo figlio in età sempre più tardiva. Il periodo di massima fertilità è per la donna intorno ai 25 anni di età, per poi andare incontro ad una forte riduzione dai 35 anni in poi.
Anche lo stile di vita ha la sua importanza: problemi di peso, intesi sia come obesità che eccessiva magrezza, sono la causa del 6% della sterilità primaria e del 12% di quella totale e, nella stragrande maggioranza dei casi (70%), il semplice ritorno al proprio peso-forma permette di ristabilire la fertilità.
Il fumo di sigaretta, poi, è la causa di circa il 13% dell’infertilità femminile, poiché le sostanze contenute nel fumo non solo interferiscono con la maturazione degli ovociti, ma riducono anche la probabilità di successo delle tecniche di fecondazione assistita. Tale condizione è per fortuna reversibile, per cui smettere di fumare permette di recuperare la condizione di fertilità se non vi sono altre cause concomitanti. Oltre al fumo, anche l’inquinamento ed il consumo di alcol e droghe influiscono negativamente sulla fertilità.
- Nella donna, le maggiori cause di sterilità sono rappresentate da disturbi ovulatori, come l’anovulazione cronica o l’ovulazione irregolare; da alterazioni anatomiche, come tumori benigni dell’utero (miomi), anomalie o lesioni del collo dell’utero e delle tube di Falloppio (che possono essere causate da agenti infettivi); dall’endometriosi, patologia che vede l’endometrio (il tessuto che riveste internamente la cavità uterina) crescere ed espandersi al di fuori dell’utero (ad esempio nelle strutture addominali) ed infine da fattori immunologici, spesso rappresentati dalla presenza, nel muco cervicale e talvolta nel siero, di anticorpi anti-liquido seminale.
Nell’ultimo decennio grazie al perfezionamento delle tecniche di biologia molecolare è stato possibile evidenziare più agevolmente le anomalie dei fattori genetici della coagulazione (trombofilie). Queste anomalie facilmente generano una poliabortività e la nascita di bambini sottopeso per scarso apporto ematico-placentare.
- L’uomo anche se viene definito fertile dopo che ha fecondato, da un punto di vista di laboratorio, viene ritenuto con indice di fertilità normale quando il seminale contiene una quantità compresa tra i 25 ml ed un numero di spermatozoi superiore ai 15 milioni di ml. In merito alla motilità generale deve essere superiore al 50 ( WHO 2010). Cause di sterilità maschile sono quindi alterazioni (quantitative o qualitative) dello sperma, indotte ad esempio da infezioni, disturbi immunologici,
endocrini e da ostruzione delle vie spermatiche, anch’essa potenzialmente causata da agenti infettivi o infiammazione. L’anomalia può talvolta interessare anche il momento della deposizione del liquido seminale nell’apparato genitale femminile, come accade ad esempio nei soggetti affetti da ipospadia, impotenza coeundi (difficoltà nel compiere il coito), ma anche nei casi di eiaculazione precoce o retrograda.
Ulteriori approfondimenti verranno trattati successivamente.
sabato 25 ottobre 2014
CAUSE DELL'INFERTILITÀ
Si stima che l’infertilità riguardi circa il 15 % delle coppie, le cause sono numerose ed eterogenee, secondo la letteratura medica un ruolo significativo è ricoperto da fenomeni sociali complessi, quali:
• la ricerca del primo figlio in età tardiva (soprattutto della donna)
• lo stile di vita
• l’uso di alcool, fumo o droghe
• l’inquinamento.
• lo stile di vita
• l’uso di alcool, fumo o droghe
• l’inquinamento.
A queste si aggiungono l’obesità e le infezioni, queste ultime, in particolare, possono anche essere asintomatiche, come la Chlamydia.
Si ritiene che circa il 13% dell’infertilità femminile sia causato dal fumo, in quanto le sostanze tossiche in esso contenute interferiscono con la maturazione degli ovociti. Tale condizione è reversibile, infatti il soggetto che smette di fumare recupera la condizione di fertilità (se non causata da altri elementi). E’ importante sapere, inoltre, che il fumo riduce i tassi di successo delle tecniche di fecondazione assistita.
Problemi di peso, sia come obesità che eccessiva magrezza, sono causa del 6% della sterilità primaria e del 12% di quella totale. Spesso, in circa il 70% dei casi, è sufficiente il recupero del proprio peso.
martedì 14 ottobre 2014
Tag :
Cause infertilità
CAUSE DI INFERTILITÀ NELL'UOMO
I parametri di uno spermiogramma nella norma sono:
- Concentrazione di spermatozoi superiore a 20 mln/ml;
- Motilità superiore al 35%
- Morfologia superiore al 14%
- Concentrazione di spermatozoi superiore a 20 mln/ml;
- Motilità superiore al 35%
- Morfologia superiore al 14%
Tra le cause di infertilità maschile vi sono:
• alterazioni dello sperma
• ostruzione delle vie spermatiche• anomale emissioni dello sperma nell’apparato genitale femminile.
Alterazioni della qualità e della quantità dello sperma possono essere causate da infezioni, disfunzioni endocrine o da malattie immunologiche.
Ostruzioni correlate a infiammazioni, infezioni, interventi chirurgici, varicocele possono impedire il flusso del liquido seminale.
L’impotenza coeundi (impossibilità di portare a compimento il coito), l’eiaculazione precoce, l’eiaculazione retrograda possono causare un’anomala emissione dello sperma.
Tag :
Cause infertilità
CAUSE DI INFERTILITÀ NELLA DONNA
• disturbi ovulatori
• problemi anatomici
• endometriosi
• fattori immunologici
• età
• problemi anatomici
• endometriosi
• fattori immunologici
• età
DISTURBI OVULATORI
Tra i disturbi ovulatori si annoverano anovulazione (assenza di ovulazione) e ovulazione irregolare.
PROBLEMI ANATOMICI
Presenza di tumori benigni dell’utero, come miomi, gravi cicatrizzazioni della parete uterina, lesioni delle tube di Falloppio, anomalie del collo o del muco prodotto a livello del canale cervicale, anomalie uterine come utero bicorne, utero setto o subsetto.
Presenza di tumori benigni dell’utero, come miomi, gravi cicatrizzazioni della parete uterina, lesioni delle tube di Falloppio, anomalie del collo o del muco prodotto a livello del canale cervicale, anomalie uterine come utero bicorne, utero setto o subsetto.
ENDOMETRIOSI
È una condizione in cui l’endometrio - il tessuto che riveste l’interno dell’utero - cresce al di fuori dell’utero, in cavità addominali o in altre sedi corporee. Successivamente alla stimolazione ormonale, oltre alla crescita dell’endometrio uterino, si ha la crescita di queste aree di tessuto anomalo. Nel caso di mancato concepimento, mentre l’endometrio uterino viene eliminato sotto forma di mestruazione, l’endometrio in aree anomale permane sotto forma di infiammazione, provocando cisti (cisti endometriosiche o cisti cioccolato) nonché aderenze che sono causa di dolori addominali.
È una condizione in cui l’endometrio - il tessuto che riveste l’interno dell’utero - cresce al di fuori dell’utero, in cavità addominali o in altre sedi corporee. Successivamente alla stimolazione ormonale, oltre alla crescita dell’endometrio uterino, si ha la crescita di queste aree di tessuto anomalo. Nel caso di mancato concepimento, mentre l’endometrio uterino viene eliminato sotto forma di mestruazione, l’endometrio in aree anomale permane sotto forma di infiammazione, provocando cisti (cisti endometriosiche o cisti cioccolato) nonché aderenze che sono causa di dolori addominali.
FATTORI IMMUNOLOGICI
Nel muco cervicale, e talvolta anche nel siero, si trovano anticorpi contro lo sperma.
Nel muco cervicale, e talvolta anche nel siero, si trovano anticorpi contro lo sperma.
ETÀ
Sebbene la gravidanza possa essere portata a termine fin oltre i 45 anni, il periodo di massima fertilità è per la donna è intorno ai 25 anni, con una brusca caduta dai 35 anni.
Sebbene la gravidanza possa essere portata a termine fin oltre i 45 anni, il periodo di massima fertilità è per la donna è intorno ai 25 anni, con una brusca caduta dai 35 anni.
Tag :
Cause infertilità